时间:2022-03-26 02:00:30
开篇:写作不仅是一种记录,更是一种创造,它让我们能够捕捉那些稍纵即逝的灵感,将它们永久地定格在纸上。下面是小编精心整理的12篇白内障手术,希望这些内容能成为您创作过程中的良师益友,陪伴您不断探索和进步。
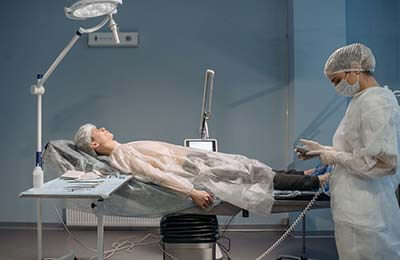
目前白内障的治疗以手术治疗为主,其中白内障超声乳化术又是目前最主流的手术方式。
白内障超声乳化术是显微手术的重大医学科研成果,我国自1992年开始引进并迅速推广。进行手术时,在手术眼角膜或巩膜的小切口处伸入超乳探头,将浑浊的晶状体和皮质击碎为乳糜状后,借助抽吸灌注系统,将乳糜状物吸出,同时保持前房充盈,然后植入人工晶体,使患者重见光明。这种手术切口小(切口小于3mm);术中术后无痛苦;手术时间短(一般约为10分钟);不需住院(术后即可回家);快速复明(术后第二天即可恢复正常视力)。和传统的白内障手术相比,其费用比较昂贵,对手术者,手术仪器,手术器械的要求较高,这限制了该种手术在我国经济落后地区的广泛推广。
只是有的患者接受白内障手术后,一段时间又感觉视力逐渐下降,这可能是“后发性白内障”出现了。这个“后发性白内障”就是我们俗称的“白内障复发”。很多患者一听说又复发了就开始精神紧张,其实这时你只需要在眼科门诊进行一次“YAG激光后囊截开术”,问题就可以完全解决,且以后就不会再复发。
需要提醒老年朋友的是,白内障超声乳化手术术前应控制好血糖、血压、尽量不咳嗽,术前应停止服用阿司匹林至少1-2周。白内障超声乳化术后主要是遵从医嘱,频繁点眼药水,术后坚持复查。
另外,正常人的晶状体在眼内相当于约1000度左右的远视眼镜,摘除白内障后,眼球内丧失了晶体这一必不可少的结构而处于高度远视状态,视物仍不清楚,而配戴无晶体眼镜(框架式)及角膜接触镜又有很多缺点或不足,所以,最理想的方法就是安装人工晶体,使视力及视野恢复到正常。正常情况下,植入人工晶体后可受用一辈子。
在白内障手术不断发展进步的同时,人工晶体也得到长足发展。比如说,为了适应超声乳化3.2mm的小切口而出现了“可折叠人工晶体”;为了提高白内障术后的视觉质量而出现了“非球面人工晶体”;为了满足白内障术后患者既能看近也能看远的要求而出现了“多焦点人工晶体”、“可调节人工晶体”。总之,目前人工晶体种类繁多,患者可以根据自己的要求进行选择。
(作者单位:中南大学湘雅医院)
1 白内障眼病概述
任何先天性或者后天性的因素引起的晶状体混浊使其透明性下降称为白内障。世界卫生组织从群体防盲治盲的角度出发,将晶状体混浊且矫正视力低于0.5者称为临床意义的白内障。根据病因分为先天性、老年性、并发性、代谢性、药物及中毒性、外伤性、后发性等7种。视力下降是白内障患者就医的主要原因[1]。
2 白内障手术治疗现状
2.1 白内障手术技术的发展: 目前,白内障的药物治疗仍无突破性进展。手术治疗是目前治疗白内障的唯一有效措施[2]。白内障手术技术的发展主体现在手术切口改进和人工晶体材料、设计及植入技术上[3]。目前在众多手术中,白内障超声乳化吸出术占主导地位,它具有手术切口小,不缝合,术后散光小,恢复快,效果好,且术中不易撕破后囊,术后发生黄斑样水肿和视网膜脱离等并发症的几率低等优点,现已成为国际上公认的最为先进、可靠的白内障治疗方法[4]。由于白内障手术技术的不断改进和人工晶状体的日趋完善,越来越多的学者已将该手术归纳为一种屈光手术[5]。多焦点人工晶体应用于白内障手术,可满足患者远、中、近不同距离的视力要求 ,达到或接近正常眼视力的生理功能 ,减少对眼镜的依赖 ,大大提高患者的生活质量[6]。
2.2 白内障手术时机
白内障手术时间没有特别严格的规定,以往认为白内障成熟后方可手术。随着白内障新技术的逐渐普及,未成熟白内障亦可手术治疗。在我国,一般情况下,白内障患者视力下降影响到病人工作生活时即可行手术。徐国旭等[7]提倡视力小于0.3的白内障患者尽早手术治疗,不要等到“完全看不见”才接受手术治疗,以减少手术并发症,提高复明和生活质量。在发达国家,白内障患者视力在0.5以下就可以做手术了。
3 白内障手术患者的护理现状
3.1术前护理
3.1.1 眼部准备:做好患者和家属的卫生宣教工作,术前3天抗生素滴眼液滴眼必不可少;术前1天冲洗泪道,手术当天冲洗结膜囊[8]。如有慢性泪囊炎或眼周围器官病灶应考虑推迟手术[9]。剪眼睫毛作为内眼手术前的备皮常规被一直沿用,目的是方便手术时医生的操作,减少感染的发生率,但也给病人带来很多不适感。术前用粘贴手术巾代替剪眼睫毛,不但不影响手术消毒效果,更彻底解除眼科病人因剪睫毛而带来的痛苦,适于内眼术前备皮的方法。但要完全取代传统的护理常规,还需要进一步的研究,获得充分的科学证据,建立新的内眼备皮护理常规[10]。术前瞳孔的准备也是手术成功一个重要的因素,术中要求瞳孔直径维持在8mm大小[11]。
3.1.2 术前检查:协助医生进行术前视力、光定位、眼压、眼底、眼B超等检查,测量人工晶体度数。注意病人血压、呼吸、咳嗽、心电图情况,能否平卧及特殊生活习惯等。询问既往病史如糖尿病、心血管疾病等。糖尿病白内障患者易发生前房出血,创口愈合延缓、感染等,术前理想的血糖控制在3.90-6.11mmol/L,血糖很难控制在正常水平者,其血糖水平最高不能超过8.3mmol/L[9,12]。
3.1.3心理护理:“手术”对于很多患者,特别是一些从未进过医院的老年患者来说是一件非常恐惧的事情,这使很多白内障患者拒绝手术,因而失去了最佳的复明机会[2]。因此,护理人员应主动向患者说明手术所需时间很短,同时给患者介绍已做手术的病友,让病友们互相交流亲身感受,以减轻患者的紧张和恐惧情绪。必要时按医嘱术前晚及术晨给予镇静药。
3.1.4 术前健康指导:向患者简要说明手术方法,重点强调术中配合,眼位和头位固定是手术成功关键,训练患者控制咳嗽和打喷嚏的方法。嘱患者如不能控制咳嗽、喷嚏时应用语言告知医生暂停手术[13-14]。说明手术是在无菌下进行,头颈以上须铺无菌巾,可能造成轻度不适感,强调患者的手不能触及头以上的铺巾。
3.2 术中护理:因为大部分白内障手术采用表面麻醉方式,患者处于清醒状态下手术,故患者术中配合至关重要,应对患者进行安抚和鼓励,观察其细微动作,如需约束双手时,必须向患者说明并取得同意。在大型白内障“复明工程”手术中播放背景音乐,病人能在精神上获得支持,效果良好[15]。
3.3 术后护理
3.3.1 活动与休息:由于现代白内障手术切口小,仅需表面麻醉,术后只单眼包盖,不需缝合,不必限制病人活动(剧烈活动除外)。但应避免用力咳嗽、打喷嚏、擤鼻涕,避免过度弯腰低头[16-17]。
3.3.2 眼部护理:术眼包封一天,次日开放滴眼。嘱患者注意眼部卫生,勿用手揉搓术眼,防止眼部受外力碰撞引起出血、伤口裂开,避免污水进入眼内,必要时睡眠时间戴眼罩[14,18]。
3.3.3 饮食护理:进食清淡易消化的食物 ,忌辛辣刺激性食物。多吃新鲜蔬菜水果,保持大便的通畅 ,督促患者戒除烟酒[18]。
3.3.4 用药护理:随着白内障超声乳化手术的广泛开展,术后全身用药已大大减少,眼药水已成为术后的主要用药。护理上应重点教会患者或家属正确使用滴眼药。术后需使用抗生素、激素和非甾体等药物者,应交待患者饭后服用,并注意药物的毒副作用。
3.3.5 安全护理:老年性白内障患者生理机能退化,思维不够敏捷,记忆力减弱,行动迟缓,感觉迟钝,视力下降均为本病患者住院期间安全的危险因素。护士必须强化安全意识,慎防患者跌倒,误吸,误食、坠床、迷路、走失、突发严重的全身性疾病[18]。做好患者的心理疏导,保持情绪稳定 ,避免因术后视力恢复而过于激动诱发心脑血管疾病。
3.3.6 病情观察:术后注意观察患者眼压情况,有无眼痛、头痛、恶心等症状,观察视力及眼部分泌物情况,注意患者精神状态,高血压、糖尿病者注意监测血糖、血压,以便及时发现和处理术后并发症[14,18]。
3.4 出院指导:教会病人正确点眼液的方法;保持居室空气清新,少去公共场所和人群集中的地方;避免剧烈运动和负重,术后3个月内避免揉擦、碰撞术眼;保证充足睡眠,勿看电视太久,防止用眼疲劳;10岁以下的先天性白内障者术后必须指导家长对患儿进行弱视治疗[18-19]。
4 白内障手术患者的护理展望
白内障手术患者的护理需适应现代白内障手术的发展,具有一定数量和质量的白内障复明工作人员是做好白内障复明工作的关键[20]。随着白内障手术从住院手术到门诊手术,护理工作的重点也应从住院护理走向社区护理。术后对患者及家属的卫生宣教和家庭指导,是减少并发症,提高手术成功率的关[17]。展望未来,健康教育和家庭护理,电话、网络咨询与上门访视,让患者及家属积极参与白内障手术的护理将成为我们眼科护理工作者努力的方向。降低医疗费用、方便患者,让更多的白内障患者获得手术复明的机会是眼科护理人员的工作目标。
参 考 文 献
[1]葛坚主编.眼科学.第1版.北京:人民卫生出版社,2005:209.
[2]柳淑芳 ,杨 芳. 社区白内障手术复明率相关因素分析.社区医学杂志,2010,8(7):60.
[3]张卯年.眼科发展现状及展望.解放军医学杂志,2010,35(1):1.
[4]李伟华,亢泽峰.现代医学与传统医学对白内障的研究进展与思考.国际眼科杂志,2010,10(2):290.
[5]张帅,张一凡,李穗苓,等.白内障患者应用Pentacamt和UBM测量前房直径、前房深度的研究.眼外伤职业眼病杂志,2010,32(7):489.
[6]王希娟,王杰,李艳.多焦点人工晶状体植入术治疗白内障28例疗效观察. 山东医药 ,2009,49(39):13.
[7]徐国旭,杨焕,李春华,等. 白内障手术 666眼特点及复明质量分析.苏州大学学报(医学版),2010,30(1):30.
[8]丁琳,刘黎明,杨波,等.白内障超声乳化术后急性眼内炎分析.眼外伤职业眼病杂志,2010,32(7):513.
[9]李凤鸣主编.中华眼科学.第2版.人民卫生出版社,2005:1487-1488.
[10]陆纯,席淑新. 内眼手术前备皮方法的研究进展.护士进修杂志,2010 ,25 (8):721.
[11]林萍,曾艳萍,王瑶,等.白内障超声乳化术前散瞳方法的探讨.解放军护理杂志,2003,20(1):3-4.
[12]郑林.糖尿病性白内障研究进展.中国医药指南,2009,7(2):44.
[13]韩杰主编.眼科临床护理手册.第1版.北京:科学技术文献出版社,2009:6-42.
[14] 蔡爱兰.小切口超声乳化白内障吸除联合人工晶体植入术564例围术期护理.齐鲁护理杂志,2009,15(6):85.
[15]熊姗姣,褚华秀,庞军娥.音乐疗法在大型白内障手术配合护理路径中的效果研究.全科护理,2010:8(4):1036.
[16]王艳红,王海燕.白内障复明患者的围手术期护理.淮海医药,2009,27(5):457.
[17]陈玲玲,吴端华,陈红.门诊白内障超声乳化术的护理.贵阳医学院学报,2009,34(2):229.
[18]吴素虹主编.临床眼科护理学. 第1版.北京:人民卫生出版社,2007:106-107.
白内障是中老年常见疾病,是一种代谢性疾病,其主要症状是视力减退,视物模糊。它严重影响患者的身心健康和视觉功能,给其工作和生活都带来严重影响。
很多患者会问,到底什么是白内障?自己为什么会得这种病?据统计,我国约有400万~500万名白内障患者,且这一数字正以每年40万名的速度递增。但目前,白内障发生的确切病因尚不清楚,可能与年龄的老化、遗传因素、紫外线过度照射、过量饮酒吸烟、高血压、糖尿病、高度近视、外伤及眼内某些炎症性疾病等有关。白内障与年龄极度相关。据统计,50~60岁老年性白内障的发病率为60%~70%,70岁以上的达80%,80岁以上的老年人几乎达100%。
众所周知,人眼的晶状体就像一个透明的双凸透镜,光线透过它在视网膜上汇聚。晶状体混浊,光线的透过就要受影响,看东西就会不清楚,这种晶状体的混浊便被称为白内障,它多开始于皮质浅层,一部分可先围绕着核部发生。初期混浊对视力影响不大,而后逐渐加重,明显影响视力甚至失明。晶状体完全混浊需要数月或数年,也可停止于任何时期。
老年性白内障的形成主要是蛋白质变性,即不溶性蛋白、钠和钙等含量增加,钾和维生素C减少以及谷胱甘肽的缺乏所致。晶状体蛋白中的85%为水溶性白蛋白,其可以转变为不溶性蛋白,年龄愈大,不溶性蛋白含量愈多;另外,维生素C缺乏、晶体pH值的改变,以及一些有毒物质渗入晶体,都可引起晶体蛋白的变性,产生混浊。对于老年人,晶体氧化损伤是白内障形成的最初因素,其他危险因素还有饮酒过量、吸烟过多、妇女生育过多及某些全身性疾病等。
老年白内障,病程分4期
老年性白内障是白内障中最常见的一种类型,约占半数以上,它多发生于50岁以上人群,但也可在45岁左右发生,其中女性多于男性,多为双眼发病,通常是一先一后。
老年性白内障的病程,一般可分4期:
初发期 首先晶状体周边皮质部变混浊,然后逐渐向中心发展。此时在小瞳孔下不易察觉,散瞳后,用手电斜照,即可见灰白色的车轮状混浊。此时患者视力略有减退,但眼底仍可窥见。
未成熟期 晶状体大部分混浊,但仍有透明区。瞳孔区出现灰白色。手电斜照时,可见虹膜阴影落在晶状体较深的混浊上,呈现出一新月形阴影。此时患者视力明显下降,或仅见指数,眼底不能窥清。由于此时患者晶状体膨胀,前房变浅,有时可诱发继发性青光眼。
成熟期 晶状体完全混浊。斜照无虹膜投影。肿胀消退,前房恢复正常,视力明显下降,只能辨别手动,或仅存光感。
过熟期 晶状体皮质溶解液化,呈乳白色。核下沉,呈褐色。由于囊膜脆弱,有时会在剧烈振动下破裂,使核进入前房或玻璃体内。如在此期仍未手术,患者将有可能永远失明。
老年性白内障没有特效与根治的治疗方法,在初发期和未成熟期,用非手术疗法可能抑制或延迟病情发展,并可能恢复一些视力。一般可选用下列几种滴眼剂滴眼:法可灵、消障灵、卡他灵、1%碘化钾溶液、2%谷胱甘肽溶液等。此外,口服仙诺林特、腮腺素以及服用维生素C(每次100毫克,每日3次)等,都可能有一定的作用。
“养熟”白内障,手术或已晚
如前所述,白内障的治疗尚无特效药物,手术治疗是目前恢复视力的最佳途径,通过手术治疗,绝大多数患者能成功恢复视力。但在手术的时机上,如今已经有了极大的改进。
上世纪80年代以前,对于白内障的确是主张“白内障熟透了再手术”。因为当时白内障手术的技术不够先进,手术切口大,视力恢复慢。但随着现代手术技术和设备的飞跃,这种说法已被淘汰。现在的观点认为当白内障影响日常生活时,即可接受手术治疗。如果盲目等白内障“熟透了”再手术,过熟的白内障可引起许多并发症,如继发性青光眼、葡萄膜炎,还会出现头痛、流泪、恶心、呕吐等,此时再手术不仅难度大,术后也容易发生其他并发症。
目前,除手术治疗之外,还没有明确的研究表明药物可阻止白内障的发展。白内障手术主要分为两步,摘除混浊的晶状体和植入人工晶状体。白内障超声乳化联合人工晶状体植入手术,是国际公认的白内障治疗方法。
随着科学的发展,白内障手术技术已日趋成熟。白内障患者大可不必对手术过度恐慌,等“养熟了”再治疗,否则,你很有可能因此错过最佳的手术时间。
当然,如果一只眼的白内障已成熟,另一只眼视力正常,患者年龄偏大或全身情况较差(如有心脏病、糖尿病等),对视力要求不高的患者,也不必非要手术不可。如白内障虽已成熟,但检查不能正确分辨烛光光亮及辨别方位,说明除了白内障以外,还可能有玻璃体或视网膜病变,此时,即使做了白内障摘除,视力恢复可能性也不大。但如果是双眼白内障,生活又不能自理,可以施行一只眼手术,术后观察眼底情况,必要时再行玻璃体或视网膜手术。
需要提醒的是,手术通常在局部麻醉下进行,患者完全知道医生在手术而感觉不到疼痛,因此,患者应尽可能地以轻松的心情配合医生,争取获得最佳疗效。
手术后当天,遮盖术眼,目的是使眼球减少转动,使眼睛得到充分休息。术后一般都要卧床静养,特别要注意不要磕碰术眼,以免造成前房出血,眼压升高等合并症。术后第2天,可去掉健眼纱布,仍以卧床休息为主。有的患者感到术眼疼痛、流泪等,均属正常现象。如眼睛疼痛明显,合并头痛、恶心等症状,则要及时请医生诊治。
老年人胃肠蠕动减慢,容易引起便秘,因此,在白内障术后需吃易消化的食物及新鲜蔬菜、水果。术前术后可用缓泻药,如开塞露等,以防排便时用力过猛,使眼睛局部伤口出血和开裂。局部应给予抗生素、激素类滴眼剂滴眼,一日3次。滴眼时要注意卫生,将手洗干净,最好让家人帮助。
除此之外,患者还应保持心情开朗,保证睡眠,预防感冒、咳嗽,咳嗽厉害时,要服镇咳药,以免影响伤口的正常愈合。
白内障的中医疗法
按照辨证论治原则,中医将白内障分为肝肾阴虚证、脾胃气虚证、气滞血淤证三种类型。
肝肾阴虚证
症状:视物昏花,眼内干涩,兼有头昏耳鸣,腰膝酸软,心烦失眠,多梦;舌质红,苔少,脉细或沉细。
治法:补益肝肾,滋阴明目。
处方:熟地黄15克,制何首乌、制黄精、枸杞子各10克,玄参12 克,磁石30 克(先煎)。
加减:阴虚火旺者,加知母、黄柏、女贞子、墨旱莲各10克;气虚无力者,加炙黄芪、党参、白术、山药各10克;肝气郁结者,加柴胡、郁金、枳壳各10克;血滞者,加当归、丹参各10克,桃仁5克,红花3克;阳虚者,加巴戟天、肉苁蓉、益智仁各10克,附片6克(先煎),肉桂2克(后下);食欲不振者,加神曲、山楂、炒白扁豆各10克,陈皮5克。
用法:每日1剂,水煎,分2次服。
此型常用中成药:可选用杞菊地黄丸、石斛夜光丸、明目地黄丸、滋阴地黄丸等加减。
脾胃气虚证
症状:视物昏暗,久视眼睑无力,食欲不振,四肢乏力,大便溏泄,面黄肌瘦,精神萎靡;舌质淡,苔薄白,脉细。
治法:健脾益气,养胃明目。
处方:党参、黄芪各15克,白芍、白术、葛根、山药、当归各10克,升麻、柴胡、川芎、青皮、甘草各5克。
加减:头晕耳鸣、腰酸便秘者加六味地黄丸;失眠多梦者加磁朱丸。
用法:每日1剂,水煎,分2次服。若服丸药,则每日2次,每次10 克。
此证常用中成药:可选用补中益气汤、参苓白术散、正元饮、益气聪明汤等加减。
气滞血淤证
症状:眼前黑影飘移不定,视力减退,同时可兼其肝、脾、肾三脏虚损之表现;舌质有淤点,脉弦或涩。
治法:活血化淤,祛障明目。
处方:黄芪、丹参各15克,熟地黄、枸杞子、决明子各12克,当归、、白芍、神曲、桑葚各10克,刺蒺藜、磁石(先煎)、青葙子(包煎)、夜明砂(包煎)、桃仁各6克,川芎、蝉蜕、陈皮各5克,红花3克。
加减:烦躁易怒,面红目赤者,重用青葙子、磁石,加石决明(先煎)、炒酸枣仁各10克;口渴欲饮,汗出尿频者,加黄芪、天花粉、石斛、葛根各10 克;口臭、便秘、苔黄腻者,加黄芩、大黄(后下)、桑白皮、藿香各10 克。
用法:每日1剂,水煎,分2次服。
常用中成药:可选桃红四物汤口服液。
(编者注:以上各方,只起缓解症状作用,不可能消除白内障。中医治白内障,也有手术治疗。的白内障手术,就是由中国中医科学院著名中医眼科专家唐由之教授用针拨法治疗的。术后当晚,手书鲁迅“岂有豪情似旧时,花开花落两由之”的诗句送给唐由之教授。)
预防白内障6招
无论是否已患有白内障,中老年朋友在夏季要尽量避免“裸目”出门,最好选择能抵御紫外线和蓝光的偏光镜保护眼睛。近年来,学者们还研究发现了一些有效的预防白内障办法,起到推迟白内障发病时间,减慢白内障加重速度。
预防白内障从6个方面做起:
1.宜多食含锌量较高的饮食。研究表明,老年性白内障患者的血清和晶状体液内含锌量明显低干健康人。故老年人平时宜多服花生、芝麻、豆制品、动物肝、鱼、虾等含锌量较高的食物。
2.宜常用热毛巾敷额部。洗脸时用温热毛巾覆盖额头及双眼部,让热气内渗。毛巾冷后换热中再敷,如此反复10余次,待头面热稍出微汗、额头红润即可。
3.宜补充维生素C、A、E。老年人体内维生素C的含量明显下降,久之易引起眼的晶状体变性。老年人每日补充维生素C 300毫克,有防止本病发生的效果。维生素C已被公认为能够保护眼睛晶状体中蛋白质和其他成分的药物,能帮助胶原加强微血管的力量,从而营养视网膜,避免紫外线的损害。已有研究显示,健康眼睛晶状体里有很高的维生素C含量,而在白内障患者眼睛的晶状体里维生素C的含量就少得多。
至于维生素A,其对角膜、晶状体和视网膜具有保护作用,对防止老年性白内障有利。膳食里含有丰富的维生素A可以使患白内障的风险降低40%。动物的肝脏、蛋、奶是维生素A最好的直接来源,油菜、菠菜、荠菜、茴香、南瓜、番茄等蔬菜中所含有的维生素A原也能转变为维生素A。
流行病学调查,55岁以上的中老年人连续数年每日服维生素E 50~150毫克,其患老年性白内障的比率较不服用者少56%。维生素E是一种抗氧化剂,可防止或减少因年龄关系引起的眼部疾病。
4.宜适当服用阿司匹林:适当服用少量阿司匹林不仅有助于防止产生白内障,而且还能防治某些心血管病。但不能单纯依靠阿司匹林以求效。切记,一定要以医嘱为主。
5.宜适量饮茶:茶含有能抗氧化的茶多酚,茶多酚可阻止产生自由基的氧化反应。而这一过程正是对抗白内障的发病机理。
6.常吃深绿色蔬菜。深绿色蔬菜中,强大的抗氧化作用,能够对抗氧化伤害所累积的影响,使眼睛免受阳光紫外线的损害,进而起到防治白内障的作用。尤其是叶黄素和玉米黄质等物质,具有很强的抗氧化作用,它可以吸收进入眼球内的有害光线,预防眼睛的老化,延缓视力减退,达到最佳的晶状体保护效果。叶黄素和玉米黄质常见于深绿色蔬菜之中,菠菜、青椒、绿色花椰菜、芥蓝等都含有丰富的叶黄素和玉米黄质。
【治病解惑】
问:高血压白内障患者能否做手术?
答:高血压患者是能实施白内障手术的,不过在术前一段时间内应保持血压相对稳定。血压值稳定在160/90毫米汞柱以下,心电图和X光检查心脏功能正常为宜。如血压高、心律失常,可先行药物治疗,病情稳定后再接受手术。可以手术也必须要严格注意这些问题:1.手术后降压药物不可停用;2.患者注意定期复查,保持心情愉快;3.随时门诊随访。
问:如何知道自己得了白内障?
【关键词】眼科;白内障;临床疗效;手术诊治;探讨分析
近几年时间以来白内障逐渐成为我国眼科患者致盲的关键性因素之一,这种出现频率较高的眼科疾病已经受到各个领域研究者的广泛关注[1]。由于白内障疾病自身性质及患者数量较大,因此探讨有效的临床手术诊治方案是非常有必要的,本文深入分析150例白内障患者临床治疗资料,希望能够为相关工作者提供一些借鉴,现总结如下。
1资料与方法
1.1基础资料选择2012年1月――2012年12期间住院并接受手术治疗的150例白内障患者作为本次研究对象,其中男79例,女71例,年龄在17-81岁之间,平均值为36.24岁。所有患者接受全面的视力检测,视力范围在3.8-4.2之间,按照疾病实际情况可将其划分为32例老年性白内障组、49例先天性白内障组、37例外伤性白内障组与32例并发性白内障组。
1.2方法全部患者均采用表面麻醉,采取平卧位,在患眼开睑,待表麻生效后,做10-12点巩膜隧道式切口,切口3mm,注入黏弹剂,做环形撕囊,做1点角膜缘内穿刺,分别从两切口处插入乳化探头和劈核刀,随即将晶体乳化,粉碎吸出。冲吸前房和囊袋至干净,无残留物,注入黏弹剂,植人工晶体,吸出黏弹剂[2]。抗生素包封,术后给予抗生素、激素类药物和眼液对症治疗,3-5d后再进行视力测试。
3讨论
受到紫外线、强光照射,缺氧、内分泌及营养素代谢失衡等都可能是白内障引发因素,临床主要表现为视野模糊、视力衰减甚至丧失,目前只有选择使用手术治疗方式才能获得理想临床疗效[4]。
本文对150例白内障患者的临床治疗进行全面分析,发现在接受超声乳化手术治疗后四个小组患者都获得理想疗效,老年性白内障组26例(81.25%)显效,4例(12.50%)有效,2例(6.25%)无效,总有效率93.75%;先天性白内障组40例(81.63%)显效,6例(12.24%)有效,3例(6.12%)无效,总有效率93.88%;外伤性白内障组29例(78.38%)显效,4例(10.81%)有效,4例(10.81%)无效,总有效率89.19%;并发性白内障组22例(68.75%)显效,5例(15.63%)有效,5例(15.63%)无效,总有效率84.38%。以上数据证实超声乳化手术不仅具有小切口等优势,而且治疗后患者视力能够迅速恢复,应该成为当今眼科医生给予足够重视的一种治疗手段[5]。
综上所述,超声乳化手术确实一种行之有效的白内障诊治措施,能够从根本上排除疾病带来的一系列消极因素,促进患者在最短时间恢复正常视力,而且这种手术切口微小,满足微创治疗的发展要求,应该在临床上积极推广使用,为患者创造更为优质的医疗环境。
参考文献
[1]陈小娟,周薇,陈建生.小切口非超声乳化术治疗白内障临床观察[J].江西中医药,2008,23(12):564-565.
[2]韦茹倩,蓝正荣.白内障治疗的研究进展[J].当代医学,2013,42(07):987-988.
[3]孙俊梅,薛海兰,徐英芙.小切口白内障囊外摘除术常见并发症分析[J].大家健康(学术版),2013,29(03):1024-1025.
我今年65岁。一两年前眼睛看东西开始有模糊感,在老家医院诊断为“初级白内障”,医生让我滴一种眼药水治疗,也没有吃药。持续了一年多,现在视力有些下降。有朋友说应尽快手术治疗,请问是继续保守治疗还是越早手术越好?
海南省 管女士
黄仲委(广州中医药大学第一附属医院眼科教授):与年龄相关的晶状体混浊叫做老年性白内障。以晶体皮质混浊为主要特征的白内障可以分为早期、中期和成熟期,一般对于早期白内障,可以先尝试滴一些治疗白内障的眼药水,或服用一些补肝肾明目的中成药等。
目前,没有任何药物的治疗可以达到彻底消除白内障的效果。不过,随着医学发展,较之过去,白内障手术方式有了很大进步,手术简便快捷、术后反应轻、视力恢复程度高,因此白内障手术适应症范围明显放宽,一旦视力出现比较明显的障碍,可以考虑及早手术。
(摘自《广州日报》)
睡觉时腰疼是怎么回事
我今年40岁,生完孩子后的十年来,我睡觉时经常出现腰痛,早上醒来特别痛,起床活动一会儿就好了,白天一点都不痛。平卧时疼痛加重,侧卧可缓解,有时半夜还会痛醒,现在睡觉对我来说成了一件痛苦的事情,这是什么毛病?
上海市 许蕙
谢幼专(上海交通大学医学院附属第九人民医院骨科副主任医师):您目前出现的问题应该属于腰椎不稳。腰椎不稳所致的腰痛是腰椎退行性改变的早期表现之一,其病因大多为退变,而外伤与劳损等与退变又有密切关系。
怀胎十月,由于腹部的负担加重,因此腰背肌的负担也加重,容易产生腰背肌劳损,如果在产后不注意相应的锻炼,很容易打破脊柱节段的动力稳定性,造成不稳。在夜间,由于肌肉松弛,不稳的节段会产生错位,造成腰部疼痛,表现为晨起痛,一般需要在床上翻翻身,使肌肉紧张重建平衡,疼痛会好转。建议进行增强腰背肌力、重建脊柱稳定性的锻炼,一段时间后症状就会得到改善。
(摘自《大众医学》)
皮肤晒伤后如何修复
我去海边玩晒伤了皮肤,上网搜索皮肤晒伤后的修复办法,有的说抹芦荟,有的说涂蜂蜜,有的说敷黄瓜片……我都试了,但没有明显好转,请问皮肤晒伤后有什么好的修复办法?
天津市 侯女士
贾建琴(天津医院和平院区皮肤科主任):修复晒伤皮肤的核心是冷敷。修复晒伤皮肤抹芦荟膏、牛奶、蜂蜜或敷黄瓜片都可以,但核心是冷敷,即将这些物质冷藏后再敷用。晒伤后的皮肤保持局部清凉是缓解疼痛、减轻炎症反应的关键。在室外暴晒后,一旦发现皮肤异常发红就要第一时间开始冷敷,这样的救治效果最好,也可减轻晒伤带来的痛苦。刚开始可以连续敷,比如一次敷上一两个小时。
补充抗氧化剂对晒伤后修复有帮助。皮肤晒伤后,每天补充一些维生素C等抗氧化剂,能缓解皮肤水肿,对随之而来的过敏症状也有缓解作用。皮肤晒伤后还应多喝水,必要时喝些淡盐水。
(摘自《城市快报》)
地铁安检会影响孕妇健康吗
我刚两个月身孕,每天乘坐地铁上下班,听说地铁安检机内也有辐射,不禁有些担心。辐射会残留到包上,对胎儿发育产生影响吗?
北京市 刘女士
高宝林(清华大学附属第一医院放射科医生):地铁安检辐射不会对人体或胎儿造成影响,至于它对包裹的辐射更是可以忽略不计,孕妇不必担心。
一般接受一次胸片检查后吸收的辐射剂量是0.02mSv,与往返一次国际航线的辐射剂量差不多。而地铁安检机检所散发的辐射剂量,大概是上面辐射剂量的1/50,且辐射只持续几毫秒,仅会在安检机内部,并不直接照射于人体,也不会残留在物品上。
摘 要 目的:对白内障病人进行围手术期的护理,提高手术的治疗效果。方法:对125例白内障病人的术前术后进行知识灌输,专科护理指导。结果:对125例白内障病人进行围手术期护理,通过护理措施,取得了满意效果,加快了患者术后恢复,提高了手术治疗的成功率,减少了并发症,提高了病人的生存质量。
关键词 白内障 围手术期 护理
资料与方法
2005年12月~2006年11月白内障患者125例,男83例,女42例,平均42~86岁,均采取表面麻醉下的白内障超声乳化加人工晶体植入,因采取及时有效的护理措施,取得了满意效果。
护 理
做好心理护理,消除患者恐惧感,促进手术顺利进行和术后恢复。
术前护理:①了解病人全身状况,保证手术的安全性,防止术后并发症。②术前3天剪睫毛,冲洗泪道,开始滴抗生素眼药水,每2小时1次,以清洁结膜囊,必要时可做结膜囊细菌培养。③让病人练习眼球向各方向转动,以利于手术后观察和治疗,教会病人如何控制咳嗽和打喷嚏,即用舌尖顶压上腭或手指压人中穴,以免术中及术后突然震动,造成意外。④给予易消化的饮食,保持大便通畅,防止术后并发症的发生。⑤搞好个人卫生,术前1日剪指甲、洗头、洗澡、换好内衣。⑥手术当天早晨禁食,避免术中呕吐,测量生命体征并记录,有异常情况及时报告医生。⑦术前1小时冲洗结膜囊,同时开始用美多丽滴眼液散瞳,20分钟1次,共4次。可根据瞳孔散开情况适当调整滴药次数,保持瞳孔充分散开状态,应注意有合并患有青光眼的病人不要散瞳。⑧进入手术室前,应排大小便,患者进入手术室后,护士整理病房,准备迎接术后患者回病房。
术后护理:①安静卧床休息,活动时间根据手术及病人的病情、医嘱而定。注意限制头部活动,尽量避免低头及头部震动。控制咳嗽、打喷嚏,不能用力揉擦眼睛,防止眼内出血及晶体移位。②给予良好的生活护理,协助完成饮食、排便、洗漱,避免烟酒刺激。③饮食护理:继续给予易消化、粗纤维饮食,保持大便通畅,必要时可用缓泻剂;不宜进食辛辣刺激性食物。④病情观察,疼痛剧烈时可考虑给予一般的镇静剂及止痛剂,病情变化时及时报告医生处理。
术后并发症的护理:①前房积血的护理:少量积血一般采取保守治疗,安慰患者,消除顾虑,尤其重视病人,一般数天内自然吸收,玻璃体有出血少时大多也能吸收,大量出血时只能做玻璃体切除术。②持续性角膜水肿的护理:角膜水肿大多是因为术中超声波能量给予过大造成的。由于角膜上皮的损害是不可逆的,所以一旦发生角膜水肿,应立即适用高渗剂、角膜上皮恢复的滴眼液,每日应4~6次,术后及时复查,均可在较大程度上减少术后持续性角膜水肿的发生。③术后人工晶状置异常:保守治疗无效时一般均采取手术复位,必要时将人工晶状体取出或更换人工晶状体。④术后眼压增高:大多因残留晶体皮质过多堵塞房角,粘弹剂残留堵塞房角所致,玻璃体脱出瞳孔阻滞亦可出现。眼压升高可造成视神经的永久损害,应及时用降眼压药,监测眼压,加强心理疏导。⑤视网膜脱离:视网膜脱离者应及时手术治疗。
出院指导:①嘱病人按时复诊,正确及时滴用眼药水,避免用眼过度,造成视疲劳,滴眼药水前要洗净双手,避免引起感染。②术后第2天摘去眼罩,需避免剧烈头部运动。③如眼睛刺痛、发红、分泌物增多、流泪、视力减退等症状出现,应考虑有感染的可能,应立即回医院检查治疗。④注意增加机体抵抗力,注意保暖,避免感冒,定期复查。
[关键词] 角膜散光;角膜缘松解术;白内障;手术
Application of astigmatism keratotomy correcting Pre-existing astigmatism in cataract surgery
[Abstract] Objective To evaluate effects of the astigmatism keratotomy correcting pre-existing astigmatism (>1.0 D)in cataract surgery.Methods A retrospective analysis was performed of 67 cataract patients (100 eyes) without having been suffered injury or performed operation.54 eyes with more than 1.0D astigmatism accepted AK(astigmatism keratotomy) combined with phacoemulsification.46 eyes with less than 1.0D astigmatism accepted cataract phacoemulsification only.AK with limbus,one 6 mm length incision and a length of 1.5 mm of the diameter was performed on all subjects.A depth of 40% of the central thickness was performed in (1.0~2.0)D,60% in (2.0~3.0)D,80% in over 3.0D.The changes in corneal shape and the degrees of astigmatism were analyzed using corneal topography.The parameters also included uncorrected vision,mean radius of corneal curvature,axial misalignment,non-contacted intraocular pressure.The following-up time is 1 week,2 months,3 months in post-operation.Results Uncorrected vision of 47 eyes was over 0.3 after surgery in “combined” group.Analysis of variance showed that the preoperative astigmatism were significantly correlated with the surgical effects in one month and three months of post-operation(P
[Key words] astigmatism keratotomy;cornea;cataract;surgery
白内障是我国目前致盲率第一眼病,目前约占46.1%,随社会人口的不断增加和人口老龄化,患病人数还将不断增加,是一个庞大群体。随人们生活水平的提高,对视力的要求也越来越高,在影响白内障术后视力的诸多因素中(角膜散光,人工晶体的度数、位置,屈光介质,眼底病及术者的手术技巧等),角膜散光作为原因之一,因其发生率高,越来越引起国内外学者的关注。许多术前即存在较大散光的白内障患者在行白内障摘除及人工晶体植入术后仍需配镜,以解决其视物模糊、视疲劳、旋光等症状,给生活、学习、工作造成诸多不便,降低了生活质量。
角膜散光的矫正分为眼镜矫正和手术矫正。手术矫正已有一百多年历史,适用于配镜无法矫正或无法忍受配镜及接触镜矫正的较大散光。角膜散光的手术矫正方法有多种[1],如角膜楔状切除术、松弛切开术、角膜表层镜片术、角膜的T形切开、角膜内缝线法、斜方形角膜切开、角膜边缘的热烧灼法、角膜环形切开法、骨胶原物质植入法。本文着重研究白内障超声乳化术中,同时行角膜边缘切开松解术来矫正术前即存在的较大角膜散光(>1.0 D)的手术方式、术后效果,并发症及眼压与散光矫正量的相关性做一初步分析,以求确立一种安全、有效的手术矫正方法,提高白内障患者术后的视功能和生活质量。
1 资料与方法
1.1 一般资料 2003年7月~2005年6月间,白内障患者共69例100眼。所有患者既往均无眼部手术史及外伤史,最大散光轴向位于110°±10°(11∶00处)者筛除。其中,联合角膜边缘切开松解术者31例54眼,按术前散光的大小分为3组,1.0~2.0 D 25眼,~3.0 D 17眼,3.0 D以上者12眼,其中男13例,女18例,平均年龄为(61.00±16.82)岁。单纯行白内障超声乳化联合折叠式IOL植入者36例46眼,男16例,女20例,平均年龄为(65.12±8.64)岁。
1.2 方法 (1)手术均由同一术者按统一方法操作,术前3天点抗生素眼水,测定裸眼远视力、非接触眼压、角膜地形图、电脑验光并记录。手术过程顺利,单纯Phaco手术组均于11∶00处做3 mm长透明角膜切口,并植入折叠式IOL。联合手术组则在角膜散光最大轴向上用带刻度的金刚刀加做长6 mm、宽1.5 mm角膜缘内1 mm成对松解切口,深度分别为角膜中心厚度的40%(1.0~2.0 D)、60%(~3.0 D)、80%(>3.0 D),见表1。术后单眼遮盖,抗生素眼水点眼7~10天。(2)术前术后由同一位检测者采用美国医拓公司生产的Orbscan—Ⅱ角膜地图仪测定角膜散光力、散光轴。由同一验光师用同一台自动屈光仪进行验光,及同一非接触眼压计上进行眼压测定。检查时间为术前、术后1周、1个月、3个月。
1.3 统计学分析 采用SPSS 10.0统计软件进行统计学分析。统计结果取双尾,以P
2.1 视力 联合手术组术后3个月裸眼未矫远视力0.02~0.1者2眼,0.1~0.3者4眼,0.3~0.5者16眼,0.5~1.0者31眼。对照组手术组术后3个月裸眼未矫远视力0.1~0.3者2眼,0.3~0.5者11眼,0.5~1.0者33眼。对照组与联合组术后3个月裸眼视力对照结果,见表2。
2.2 角膜散光力的变化 联合手术组从角膜地形图测定结果看,术前、术后1周、1个月、3个月角膜散光分别为1.0~2.0 D组:(1.63±0.23)D、(1.18±0.52)D、(0.47±0.15)D、(0.50±0.13)D;2.0~3.0 D组:(2.58±0.26)D、(2.03±0.55)D、(1.04±0.27)D、(1.05±0.26)D;3.0 D以上组:(4.00±0.95)D、(3.30±1.35)D、(1.95±0.8)D、(1.91±0.55)D。方差分析各组总体P0.05,差异无显著性外,其余各组间P
注:术后与术前比较,P>0.01;与术后1周比较,P
从电脑验光结果看,术前、术后1周、1个月、3个月角膜散光分别为1.0~2.0 D组:(1.84±0.26)D、(1.40±0.49)D、(0.68±0.20)D、(0.67±0.16)D,~3.0 D组:(2.79±0.27)D、(2.2±0.49)D、(1.19±0.25)D、(1.19±0.27)D,3.0 D以上组:(4.27±0.96)D、(3.59±1.11)D、(2.20±0.85)D、(2.14±0.69)D。方差分析各组总体P
2.3 矫正量与切口深度的关系 术后3个月,40%切口组平均矫正量(1.12±0.17)D,60%切口组(1.54±0.25)D,80%切口组(2.091±0.49)D。矫正量与切口深度成线形关系(见图1)。
2.4 对照组术前与术后1周、1个月、3个月角膜散光比较 对照组术前、术后1周、1个月、3个月均值分别为(0.60±0.23)D、(0.64±0.18)D、(0.60±0.19)D、(0.60±0.20)D,经方差分析,F值1.142,P=0.334,差异无显著性(见图2)。
2.5 联合手术组角膜散光轴的变化(术后3个月偏离情况) 1.0~2.0 D组:90°±30° 9眼,0°±30° 15眼,其他1眼;~3.0 D组:90°±30° 0眼,0°±30° 16眼,其他1眼;3.0 D以上组:90°±30° 0眼,0°±30° 12眼。见表4。
2.6 并发症 角膜缘松解切口处角膜轻至中度水肿,3~6天消退;5眼术中角膜缘少量出血。
3 讨论
眼屈光系统的角膜和晶体各屈光面,互相呈直角的主要经线弯曲度不同,光线进入眼内不能在视网膜上形成焦点,而是在空间形成相互垂直的2条焦线,这样的屈光状态称为散光。眼屈光系统之所以发生散光现象,主要是由于角膜表面和后面、晶体的前面或后面以及视网膜不均一或各屈光介原的屈光指数不同所致。
散光从临床表现可分为两类:规则散光和不规则散光,规则散光指角膜各经线虽曲度不等,屈光力不同,但各经线具有一定的规律。强与弱两主经线相互成直角,可以用柱镜片矫正的散光。
规则散光大多数是角膜先天性异态变化。后天的诸多因素也会引起角膜散光的变化,如眼睑压迫因素、眼肌牵扯因素、眼压对角膜弯曲度的因素、巩膜手术的创伤或外伤、翼状胬肉长入角膜内、角膜切开术后角膜发生的散光、眼球变形等。其中角膜散光为主要因素[2]。
角膜散光的测量可通过角膜曲率计placido盘、散光表、计算机辅助的角膜地形图分析检查法和Orbscan测量仪。Orbscan是一种可以同时检测角膜前后曲率,角膜厚度及前房深度的光干涉测量仪器Orbscan从光隙数据中得出三维信息,三维数据是通过把测量数据的点连接而成的曲线,能够直观地给出完善的信息[3]。
散光的矫正分为眼镜矫正和手术矫正。散光会造成患者视物模糊、眩光、眼眶疼痛等一系列视疲劳症状,对于中高度散光,患者常不能耐受配镜或配戴角膜接触镜,这时需要用手术治疗。近年来的研究热点集中在对术前同时合并角膜较大散光(>1.0 D)的白内障患者在白内障手术的同时行角膜散光的手术矫正,以提高术后患者的视力及视觉效果,降低配镜率,提高生活质量。在本研究中,对于角膜散光大于1.0 D的患者,以角膜中心厚度为标准,根据角膜散光的大小分别做深度为40%、60%、80%的切口,了解该手术方法的效果、并发症等,重点分析切口深度与矫正量的关系。既往文献已证实正常范围内角膜厚度对切口深度没有影响,二者不具有相关性[4,5]。文献报道角膜小切口的完全愈合稳定,一般需3个月时间[6,7],因此我们把术后随访时间定为1周、1个月、3个月。
当切口深度为40%、60%、80%时,术后3个月散光矫正量分别为(1.12±0.17)D、(1.54±0.25)D、(2.09±0.49)D,当切口深度增大时,矫正的散光量也随之增大,二者呈线性关系。与既往文献报道切口深度在30%~80%时,也有报道40%~70%,散光的矫正量与深度成线性关系的结论一致。另有报道当切口深度达90%时,矫正效果最大,但矫正量也最难控制,术后散光波动亦较明显[5]。
联合手术组术眼裸眼视力在术后均有明显提高。术后3个月裸眼视力达0.5以上有47眼,占92.6%,视力改善明显。
对照组术前、术后1周、1个月、3个月角膜散光均值分别为(0.60±0.23)D、(0.64±0.18)D、(0.60±0.19)D、(0.60±0.20)D,角膜散光对照无统计学意义,F值为1.142(P>0.05),与既往文献报道一致[4],即超声乳化手术角膜缘3 mm小切口,造成角膜改变量在0.5 D以下,本身对角膜散光的影响可以忽略不计。可以认为联合手术组中散光的改变量均由角膜深透明切口造成。
在联合手术组的分组分析中,1.0~2.0 D组术后3个月术后残留散光均值为(0.50±0.13)D,平均矫正量为(1.12±0.17)D,平均矫正效果为 68.71%。术后散光≤0.5 D者15眼,即完全矫正者占88.23%,~3.0 D组术后残留散光均值为(1.05±0.26)D,平均矫正量为(1.54±0.25)D,术后散光≤0.5 D者0眼,术后3个月平均矫正效果为 59.69%,3.0 D以上组术后残留散光均值为(1.91±0.55)D,平均矫正量为(2.09±0.49)D,术后散光≤0.5 D者0眼,术后3个月平均矫正效果为52.25%。1.0~2.0 D组矫正效果最佳。参考日本学者Junsuke Akura的设计标准,术后角膜散光绝对值小于0.5 D、0°~180°为完全矫正[5]。1.0~2.0 D组术后3个月散光绝对值小于0.5 D者15眼,占88.23 %,提示在 1.0~2.0 D范围内角膜散光的矫正效果最佳。当术前散光大于2.0 D时,术后散光的残留量较大(>1.0 D),通常需要在术后3个月时再次手术[7~8]。Forstor SL提出调整的松解切口技术,在初次术后的1~3个月内有计划的扩大并重新切割角膜,切口必须更深,更长,这根据需要的矫正量来定,通过对7例患者的观察,矫正量可大于10 D[8]。电脑验光结果也显示了上述变化趋势,与角膜地形图检查结果一致。
联合手术组术后3个月角膜散光轴向较术前时的改变情况(表4),1.0~2.0 D组有9眼轴向偏离在,术前散光均在1.5 D以下,有过矫倾向。因此对于术前散光小于1.5 D的患者,建议采用一个AK切口,而不需要成对的切口,这样可以使手术过程简化,减少术后并发症的发生。
并发症为术后一过性切口局部角膜水肿,3~7天即可恢复;5眼角膜缘术中少量出血。未发现上皮内生、新生血管长入[9]、角膜溃疡[10]等并发症。
目前面临的问题是散光的矫正量不易控制,AK术对白内障术后的散光矫正量的测定及预见性较差[11]。在Duffey RJ等对25只尸体眼做的实验中,成对的弓形切口分别置于5 mm、6 mm、7 mm、8 mm、9 mm的光学区,长度为45°、60°、90°、120°,线性回归分析显示散光的改变(K值)与光学区直径的减少及切口长度的增加上呈线性关系[12]。Muller-Jensen K对在不同角膜直径及不同位置上的AK切口造成的不同影响做了进一步分析,提示越靠近角膜中心的松解切口矫正作用越大[13]。Belmont SC等提出LRI与角膜楔形切除联合手术矫正角膜散光,具有更大的灵活性,使散光矫正范围扩大[14]。Anders N等的研究结果也表明随切口长度的增加,切口所在光学区范围的扩大,显示出近似线性关系的递减作用。视力与角膜内皮细胞在术前、术后没有明显不同[15]。Oshika认为AK切口所在的光学面直径、切口的数量、切口的长度与散光矫正量有重要关系。回归等式表达为:效果=(-0.643×光学面直径)+(0.998×切口数量)+(0.057×切口长度)[16]。采用角膜地形图来指导LRI术较角膜曲率计要准确[17]。白内障术中联合LRI术可矫正术前存在的大于5D的规则散光[18]。Junsuke Akura对13例规则散光病人AK术后的临床效果做了分析,采用90°范围对称切口,4例切口深度40%,5例50%,3例60%,1例75%,术后3个月随访,减少的散光量分别为(0.93±0.33)D、(1.92±0.25)D、(3.17±0.26)D、(4.44±0.23)D。经1~3年的随访,角膜的散光状态稳定,无一例出现大于0.5D的散光回退[19]。结合本研究得出以下结论,对于不同手术切口,切口的位置、范围,数量、长度、深度与角膜散光矫正量的关系,需进一步研究明确。
总之,该法对于矫正老年性白内障患者术前即存在的散光,是有效的,手术操作简单,并发症少,安全、可靠。尤其对散光1.0~2.0 D的患者矫正效果最佳,对散光小于1.5 D的患者可以采用一个切口。术后3个月残留散光仍大于1.0 D的患者,可以根据手术后角膜地形图的测定结果行第二次AK术[8],最终达到完全矫正。
1 Agapitos PJ,Lindstrom RL.Analysis of astigmatic keratotomy.J Cataract Surg,1989,15(1):13-18.
2 李凤鸣.眼科全书.北京:人民卫生出版社,1997,2585-2594.
3 徐锦堂.眼表疾病的基础理论与临床.天津科学技术出版社,2002,225.
4 Forstot SL.Modified relaxing incision technique for postkeratoplasty astigmatism.Cornea,1988,7(2):133-137.
5 Junsuke Akura,Kazuki Mastsuura.Clinical application of full-arc,depth-dependent,astigmatic keratotomy.Corneal,2001,20(8):839-843.
6 王育文,金龙儒,徐兆宏.白内障手术切口大小与疗效的临床分析.美中国际眼科杂志,2001,1(1):68-69.
7 冯其高,丁克西,严宗辉,等.切口大小对白内障术后视力和角膜的影响.眼外伤职业眼病杂志,2000,22(2):136-137.
8 Forstot SL.Modified Relaxing incision technique for postkeratoplasty astigmatism.Cornea,1988,7(2):133-175.
9 Ylegala E,Romaniuk W,Banys W.Surgical correction of satigmatism after wedge resection keratoplasty.Klin Oczna,2000,102(4):245-248.
10 Procope JA.Delayed-onset pseudomonas keratitis after radial keratotomy.J Cataract Refract Surg,1997,23(8):1271-1272.
11 Riss I.Astigmatism in corneal graft.Prevention and treatment.J Fr Ophthalmol,1991,14(1):36-45.
12 Duffey RJ,JainVN,Tchah H.Paired arcuate keratotomy.A surgical approach to mixd and myopic astigmatism.Arch Ophthalmol,1988,106(8):1130-1135.
13 Muller-Jensen K,Fischer P,Siepe U.Limbal relaxing incisions to correct astigmatism in clear corneal cataract surgery.J Refract Surg,1999,15(5):586-589.
14 Belmont SC,Lazzaro DR,Muller JW.Combined wedge resection and relaxing incision for astigmatism after penetrating keratoplasty.J Refract Surg,1995,11(6):472-476.
15 Anders N,Pham DT,Linke C.Curved lamellar keratotomy for correction of astignatism.Experrimental and initial clinical results.Ophthalmologe,1996,93(3):278-283.
16 Oshika T,Shimazaki J.Arcuate keratotomy to treat corneal astigmatism after cataract surgery:a prospective evaluation of predictability and effectiveness.Ophthalmology,1998,105(11):2012-2016.
17 Solomon A,Siganos CS.Relaxing guided by videokeratography for astigmatism after keratoplasty for keratoconus.J Refract,1999,15(3):343-821.
18 Gills J,Van der Karr M.Combined toric intraocular lens implantation and relaxing incisions to reduce high reexisting astigmatism.J Cataract Refract Surg,2002,28(9):2585-2588.
关键词:小切口非超声乳化白内障手术;硬核白内障;临床效果
Abstract:Objective To investigate the clinical effects of the use of small incision non-phacoemulsification cataract surgery in the treatment of hard-core.Methods Randomly selected 120 cases of cataract patients,visual acuity and astigmatism after surgery were compared.Results Small incision group had uncorrected visual acuity 0.1~0.3,0.4~0.6 lower than in patients with eye ECCE group,0.8~1.0 higher than ECCE group,astigmatism small incision group than ECCE group.Conclusion Small incision phacoemulsification cataract patients after surgical treatment of visual acuity is better.
Key words:Small incision non-phacoemulsification cataract surgery;Hard nucleus cataract;Clinical results
目前,超声乳化仪在山区的基层医院较难推广,主要原因是其价格比较昂贵,但小切口非超声乳化白内障手术的临床疗效显著,该手术具有散光少、术后恢复较快及切口小等优点[1]。
1资料与方法
1.1一般资料 本文利用回顾性分析方法随机选取某院Ⅳ~Ⅴ级的120例159眼硬核白内障患者,并分为小切口组62例80眼和58例79眼,小切口组包括男性29例,女性33例,年龄为65~76岁,平均年龄为(70.2±5.8)岁,术前视力80眼,45眼视力为光感至眼前手动,35眼视力为眼前指数至0.1;ECCE组包括男性23例,女性35例,年龄为64~78岁,平均年龄为(71.4±6.2)岁,ECCE组79眼,51眼视力为光感至眼前手动,28眼视力为眼前指数至0.1。小切口组和ECCE组患者的性别、视力等一般资料进行比较差异不显著性,不具有统计学的意义(P>0.05)。
1.2手术方法 术前的3 d给予患者使用左氧氟沙星眼液进行滴眼,在手术前的30 min对术眼的结膜囊进行冲洗。术前的30 min使用复方托吡卡胺进行散瞳。在术前的15 min给予患者滴入0.05%的利多卡因滴眼液进行表面麻醉,每隔5min滴一次1~2滴,一共滴入3次。小切口组经过麻醉后,在术眼上方的角膜缘后大约2 mm处做一个长约6.0 mm的长板层反眉弓巩膜的切口。板层对巩膜隧道与角膜缘内约2.0mm的透明角膜处进行分离,用穿刺刀在前房刺入。在前房内注黏弹剂。连续环形撕囊,水分离晶体皮质与核,用晶体匙和劈核刀将核劈成两块,分别取出,吸出皮质,囊袋内植入人工晶体。并对切口的密闭情况进行检查。绝多数情况下不需缝合,不佳密闭状态者可以用10-0的尼龙线对巩膜隧道的切口缝合1~2针,使患者的结膜瓣出现复位。在结膜下给予患者注射地塞米松,结膜瓣出现水肿后把而巩膜的切口遮盖后进行单眼的包扎。
1.3观察指标 记录并观察小切口组和ECCE组患者的术后3个月的裸眼视力和术后散光度。在术后的1 w和3个月患者需要进行复诊,对验光、裸眼视力、眼压及裂隙灯显微镜等进行检查。
1.4统计学方法 本文的数据用统计学的软件SPSS 19.0进行统计与分析。正态分布的计量资料用均数±标准差(x±s)表示,组间的比较用t检验与方差分析,计数资料用χ2检验。P
2结果
比较两组患者术后3个月的裸眼视力和术后散光度,小切口组的裸眼视力0.1~0.3、0.4~0.6患者眼显著低于ECCE组,裸眼视力0.8~1.0患者眼显著高于ECCE组,小切口组的散光度显著低于ECCE组,比较差异均显著,具有统计学的意义(P
3讨论
白内障手术有不同的方法,目的都是恢复患者视力,超声乳化手术是一种近来最先进的治疗白内障的手术术式,该手术的局限性是会对角膜的内皮细胞产生影响,Ⅲ~Ⅳ级核白内障患者的影响较大[2]。角膜的内皮细胞可以保证患者角膜透明,成人的角膜内皮细胞发生损伤后无法再生,仅能依靠细胞的扩展和移行,因而保护好患者的角膜内皮,避免内皮细胞发生丢失等为白内障术的成功关键。
非超声乳化小切口与现代囊外摘除术均为基层医院的常规手术,Ⅳ~Ⅴ级核的患者一般均通过现代囊外摘除术进行治疗。现代白内障囊外摘除术具有切口较长,且术后的切口需要进行缝合,术后患者的角膜散光是无法避免的[3]。角膜的内皮细胞可以保证角膜的透明,角膜内皮细胞出现损伤后并不能再生[4]。小切口非超声乳化白内障手术与白内障囊外手术比较,术中可以对前房稳定更好的维持,进而术后的角膜水肿发生率降低。小切口非超声乳化白内障摘除术不需要特殊的设备,具有切手术的方法容易掌握、手术的费用较低等特点。
本文的研究结果显示,术后3个月的裸眼视力和术后散光度,小切口组的裸眼视力0.1~0.3、0.4~0.6患者眼显著低于ECCE组,裸眼视力0.8~1.0患者眼显著高于ECCE组,小切口组的散光度显著低于ECCE组,与文献报道的一致[5]。
综上所述,硬核白内障患者利用小切口非超声乳化白内障手术进行治疗的临床效果较好,术后角膜散光少且恢复快。
参考文献:
[1]陈建志,符春艳,李泽宜,等.两种白内障摘除术治疗硬核性白内障的疗效比较[J].国际眼科杂志,2013,13(6):1175-1177.
[2]张世华,廖润斌,蔡树泓.手法碎核小切口白内障摘除术的临床疗效[J].广东医学,2011,32(17):2305-2307.
[3]陈炜江.碎核钳在小切口白内障手术中的应用探讨[J].实用医学杂志,2011,27(8):1505-1506.
江苏省人民医院眼科主任医师 朱承华
章奶奶70多岁,患白内障多年,现在裸眼视力只有0.15,还有较严重的散光,视物模糊已经影响到生活质量了。近来在家人的劝说下,她终于下决心去做白内障手术。医生说,现在的白内障手术和以前不一样了,病人手术后,即使不戴眼镜,也能获得非常好的视觉效果。医生的话让章奶奶信心倍增,积极配合医生,顺利完成了手术。果不其然,术后2周章奶奶的裸眼视力已经达到0.8,眼部散光也基本得到矫正,看东西清楚得让她吃惊。70多岁的章奶奶开心得像换了一个人。
传统白内障手术,是为了复明,患者在手术后能看到光,看到人影、物影就算成功。因此,只要手术去除混浊的晶体就行了。然而摘除混浊的晶体后,眼球内就丧失了晶体这一必不可少的结构,术眼就处于高度远视状态。因此,在角膜接触镜与人工晶体问世前,白内障手术后普遍采用配戴上千度的远视眼镜来矫正视力。不可否认,眼镜对病人的视力帮助很大,但是也存在一些无法克服的缺点,特别是单眼白内障摘除后,戴上1000度的凸透镜,物象比原来放大22%~33%,而另一眼所见物象明显较小。由于双眼的物象差,病人严重复视、头昏目眩,这些病人大多数就放弃了戴镜,只用那只未动过手术的眼睛看物体,因而没有立体感;而对于双眼白内障术后,配戴高凸透镜,由于物象放大,会导致病人空间定向障碍,尤其在戴镜的早期,可发生用钥匙开门找不到锁眼,吸墨水时打翻墨水瓶等情况。加上高凸透镜中央部与周边部屈光能力不同和三棱镜效应,斜看时即产生球面像差,物体发生移位现象,引起戴镜者的错位感、空间方位感失真。当然这些缺点在病人的努力下,经过一定时间的适应,可以部分被克服。但是戴高凸透镜后出现的周边视野缩小,是很难被病人克服的,视野50~65度之间的物象不能进入眼内,而形成环状盲区。这不仅给病人带来不便,甚至可能带给病人危险。后来,角膜接触镜的问世,弥补了戴镜的不足。但是角膜接触镜每天要取戴、清洁、消毒,对儿童和老人很不方便。戴用角膜接触镜不当者,还会损伤角膜或导致角膜炎症。
随着人工晶体的研制成功和逐渐成熟,以及白内障手术的不断发展,现阶段的白内障手术有了更新的理念:不仅仅强调去除混浊的晶体,还强调术后要有较好的视觉效果。即手术要追求“看得清”、“看得真”,使视力更好,视物更舒服、更持久。因而目前全球白内障的治疗目标,已从早期的单纯复明发展到尽量恢复正常人眼的视功能,原本以复明为目的的白内障手术也逐渐向“屈光性白内障手术”转变。
目前开展的屈光性白内障手术不仅可以有效治疗白内障,而且可以同时将老花眼、近视眼、散光、像差、视野变小、立体视觉变差、分辨颜色能力与阅读速度下降等问题一并根除。这是一种采用无损伤设计的超声乳化加人工晶体植入手术。即使用超声波将硬化的晶状体核击碎、乳化后吸出,再植入人工晶体。人工晶体是一种植入眼内的人工透镜,它的成分包括硅胶、聚甲醛丙烯酸甲酯、水凝胶等。人工晶体的形状功能类似人眼的晶状体,有重量轻,光学性能高,无抗原性、致炎性、致癌性和生物降解等特性。质量好的人工晶体与人正常组织的相容性很好,无刺激,也不会被降解,光学性能也很好,一般不会有异物感。人工晶体一旦植入眼内,即可终身使用,如无特殊情况,不需更换。
屈光性白内障手术的切口仅1毫米,不出血、不打针、无缝线,手术时间为数分钟。患者几乎无痛苦,在门诊就可以完成,且成功率大大提高,并发症也显著减少。因此,即使是高龄患者,如果血压、心脏情况稳定,血糖控制正常,也能承受白内障手术。
总之,白内障手术已不再满足于使眼睛重见光明,而是已经发展到如同验配眼镜那样,目的是为了改善视觉质量,从而提高生活品质。
(编辑/李靖)
在我国有这样要求的病例也在不断增加。
对一个不要求较高视力的人。
等到视力较差时手术也未尝不可。
肖老师是大学教授,平日里教书育人,研究学问,每天净是用眼的工作。年轻时,眼神还算不错,50岁以后,眼睛开始渐渐不好使起来。尤其是这几年,经常感到头疼,腰膝酸软,看东西也越发地费劲儿。不久前,学校给各位教授进行了一次体检,检查视力时,肖老师吓了一跳,左眼视力0.3,右眼视力0.4,医生初步诊断,她患了老年性白内障,建议到专科医院做详细的检查和治疗。
听了医生的话,肖老师心里很担心:都说白内障容易致盲,这以后要是看不见了还怎么工作啊!肖老师和老伴商量,周末的时候去医院做个全面的检查,看看到底是怎么回事。
经过详细检查,医生确诊肖老师患了老年性白内障,考虑到肖老师经常要用眼,建议她做个手术。肖老师有些害怕,要是手术不成功,岂不是更遭罪?
听了肖老师的顾虑,医生做了详细的解释:
随着年龄增长,老年人的眼球及整个视觉系统会发生组织结构和功能上的变化,因此,患白内障的人比较多。当白内障开始出现症状时,很多老年人寄希望于用药物来控制病情,但至今药物治疗尚不能有效阻止或逆转晶状体混浊,事实上,手术仍是目前治愈白内障的唯一途径,问题是老年人对手术顾虑较多,担心手术不成功,白白挨一刀。而在治疗上确实不是人人都适合进行手术治疗。
老年性白内障患者通常双眼发病,但发病时间可有先后,并且轻重不一。为了获得良好的手术效果,医生会在手术前对患者进行全面的眼部检查和全身体检,以便使手术不会有很大的风险。既往认为白内障成熟期为手术最佳时期,许多患者只能在等待白内障“成熟”的过程中,长期忍受低视力的煎熬,有些白内障患者从发生到成熟甚至需要10~20年的时间,但随着科学技术的不断进步,白内障手术方法有了质的飞跃。人工晶状体问世后,目前已采用了超声乳化白内障摘除和人工晶状体植入术。这种手术安全,成功率高,因此不一定要等到晶状体完全混浊才动手术。
一般来说,在病人感到工作和生活有困难,阅读不方便,视力在0.4以下,不能用镜片矫正时即可考虑手术。由于工作性质对视力要求高或生活自理发生困难者(如电子计算机操作员、仪表修理工、驾驶员等),即使白内障并未成熟,视力在0.4左右,也可提前进行手术。目前在发达国家患眼视力在0.5接受手术已是司空见惯,在我国有这样要求的病例也在不断增加。对一个不要求较高视力的人,等到视力较差时手术也未尝不可。像肖老师这样接受手术也是可以的。
听了医生的解释,肖老师心里亮堂了不少,医生又向她介绍了手术的注意事项:
白内障手术前准备是非常重要的,除了要配合医生作好一系列眼部和全身检查外,还要做好身心的调整。在术前,病人还要注意休息,调整饮食,戒烟,戒酒;有全身病的病人要在内科医生的指导下,将血压、血糖、心脑血管指标等调整到最佳状况。术前常规点抗菌素眼药水三天,手术前可以正常饮食,但不要吃得过饱,医生如果发现患者的结膜、角膜、虹膜及泪器等器官发炎,会先用药物控制炎症。如果患者有角膜变性混浊、玻璃体混浊机化以及眼底视网膜病变,如老年性黄斑变性、高度近视眼底萎缩、糖尿病视网膜病变等,手术后视力一般恢复较差。此时,老年人应作好思想准备,以免成功的手术之后带来较差的视力而感到失望。如果患者眼压升高或晶体发生膨胀,医生会立即采取措施降低眼压,并尽早进行白内障手术,以免造成不良后果。对于合并有高血压病、心脏病、糖尿病等全身性疾病的患者,医生会在控制全身情况后再进行手术。当然,如果合并全身重病、恶性肿瘤以及精神、神经疾病,则不适合手术治疗。老年人只要全身情况稳定,都可以进行白内障手术治疗。
如果眼部没有其他影响视力的疾病,手术之后,大多数老年人可以重见光明。此外,植入人工晶体的度数,对术后患者视力恢复起着决定性的作用。在有条件的医院,患者在手术之前必须进行眼A超及角膜曲率的测定,精确计算人工晶体度数,只有在手术中植入了合适的人工晶体,才能在术后获得好的视力。
医生建议肖老师双眼分开做手术。现在临床上一般以分开做居多,而且以晶状体混浊比较严重的眼睛先行手术,如果一只眼做完白内障手术,待其完全恢复后再进行另一只眼的治疗,具体时间应结合原来手术方法及恢复情况而定。
白内障手术后,有时还会复发,白内障囊外摘除或晶状体外伤后,残留的皮质和脱落在晶状体后囊上的上皮细胞增生,在瞳孔区形成半透明的膜称为后发性白内障。由于抽吸术、囊外术及超声乳化术的日益推广,后发性白内障已成为影响白内障患者术后视力恢复的重要因素。后发性白内障的治疗不同于其他类型的白内障,此时患者可到医院做激光治疗,将后囊破坏后即可恢复视力,不需再次住院,后发性白内障一般无特殊药物治疗。
小贴士
1 手术年龄的限定
白内障手术的最大年龄医学上没有统一的限定,有的病人家属认为90岁以上老人危险性大,不能做手术。其实不然,有些高龄老人身体素质良好,血压、心脏情况稳定,而且目前白内障手术多采用眼部局部麻醉,痛苦很小,因此多能承受手术。目前北京同仁医院眼科白内障手术最高年龄为103岁。所以,能否承受白内障手术并不取决于年龄,而取决于病人的身体状况。
资料与方法
我院1998~2006年共接收70岁以上白内障患者260例(278眼),其中男140例,女120例。70~80岁204例,80~90岁55例,91岁1例。患高血压130例,心脏病90例,术后并发角膜水肿10例,高眼压2例。
70岁以上的老人,均伴有心脑血管及呼吸系统疾病,这些都给手术带来很大的难度。确保术前术后的护理工作的顺利进行,对老年人渴望复明的期待非常重要。
术前护理:①眼部检查及护理:术前检查视力、眼压、角膜、眼底、前房、晶体浑浊度、角膜曲率及晶体度数。术前3天给抗生素眼药水点眼3次/日,术前30分钟冲洗泪道及结膜囊、预防术后感染。②全身检查:查心电图、胸透、血尿常规、血糖、肝功能、出凝血时间等。详细询问既往史、现病史及药物过敏史,测量生命体征。高血压患者的血压控制在120/90mmHg以下,支气管炎、肺部感染者待病情稳定后再行手术。③做好术前宣教及心理护理:白内障手术采取表面麻醉,患者处于清醒状态,对手术易产生恐惧心理,对术后效果、视力能否提高信心不足。针对这种情况,做好耐心细致的交流、讲解白内障相关知识,告之手术方法和过程。因过度紧张会使血压升高,术中易出血,对手术产生不利影响。所以术前讲解和心理疏导,使患者对手术充满信心,以最佳状态迎接手术。④饮食与休息:术前食用清淡、易消化、不含刺激性饮食,保持大便通畅。高血压患者限制食盐的摄入量。保证充足睡眠,失眠者可服安定5mg口服。⑤散瞳:术前0.5~1小时用美多力散瞳、术眼10分钟1次,连续2次,待手术时瞳孔充分散大。直径在6mm以上,药效作用处在高峰。术前散瞳由专人负责,严格掌握时间,随时观察瞳孔变化。针对个体差异,掌握点眼次数,确保术中瞳孔保持在6mm以上利于手术进行。
术后护理:①术后卧床休息,嘱病人不要低头及过度活动,避免咳嗽或大声说笑,不要用力揉眼,饮食易清淡。保持大小便通畅。伴有全身疾病者,同时口服降压药及保护心脑血管药物。密切观察病情变化,如术后眼痛、恶心、呕吐应立即遵医嘱及时处理。②术后换药:严格无菌操作,无菌包每日高压。对于双目失明时间较长的病人并伴有全身疾病,当打开包扎双眼纱布时,叮嘱不要过于激动,以免造成其他意外。③术后1个月避免触及术眼,以免引起伤口裂开,虹膜脱离,晶体移位,眼内出血。要戴太阳镜或平光镜保护眼睛。④术后并发症处理:角膜水肿术后1~2小时,用角膜宁点眼4~6次/日。口服鱼肝油及维生素B2,3~5小时消退。高眼压术后1~2小时发生恶心、呕吐、头痛、术眼痛,给予20%甘露醇250ml快速滴入,醋氮酰氨0.5g口服,卧床休息2个小时后症状消失。出院后7天、3个月定期复诊,如有不适随时复诊。
讨 论
晶状体混浊称为白内障。老化、遗传、代谢异常、外伤、辐射、中毒和局部营养不良等可引起晶状体囊膜损伤,使其渗透性增加,丧失屏障作用,或导致晶状体代谢紊乱,使晶状体蛋白发生变性,形成混浊。
分先天性和后天性。先天性白内障多在出生前后即已存在,小部分在出生后逐渐形成,多为遗传性疾病,有内生性与外生性两类,内生性者与胎儿发育障碍有关,外生性者是母体或胎儿的全身病变对晶状体造成损害所致。先天性白内障分为前极白内障、后极白内障、绕核性白内障及全白内障。前两者无需治疗,后两者需行手术治疗。后天性白内障是出生后因全身疾病或局部眼病、营养代谢异常、中毒、变性及外伤等原因所致的晶状体混浊。又分为6种:①老年性白内障。最常见。多见于40岁以上,且随年龄增长而增多,病因与老年人代谢缓慢发生退行性病变有关,也有人认为与日光长期照射、内分泌紊乱、代谢障碍等因素有关。根据初发混浊的位置可分为核性与皮质性两大类,视力障碍与混浊所在的部位及密度有关,后皮质及核混浊较早地影响视力,治疗以手术为主,术后可配戴接触眼镜,也可手术同时行人工晶状体植入术。②并发性白内障(并发于其他眼病)。③外伤性白内障。④代谢性白内障(因内分泌功能不全所致,如糖尿病性白内障)。⑤放射性白内障(与X射线、β射线、γ射线等有关)。⑥药物及中毒性白内障。
一般只有手术才能治疗白内障。由于手术显微镜、显微手术器械和人工晶状体的应用,缝线材料和局部麻醉方法的改进,近30年来白内障手术取得了重大的进展。目前多采用白内障摘除术治疗,术后在眼内植入人工晶状体或配戴眼镜或角膜接触镜以矫正视力。
吃深绿色蔬菜能防白内障,菠菜、青椒、芥蓝能减少紫外线的损害。
强大的抗氧化剂能够保护对抗氧化伤害所累积的影响,使眼睛免受阳光紫外线的损害,进而起到防治白内障的作用。尤其是叫做叶黄素和玉米黄质的物质,为类胡萝卜素的一种,具有很强的抗氧化剂作用,它可以吸收进入眼球内的有害光线,并凭借其强大的抗氧化性能,预防眼睛的老化,延缓视力减退,达到最佳的水晶体保护效果,能够将晶状体细胞所受的紫外线辐射损伤降低50%~60%,其抗氧化效果是维生素E的2倍。叶黄素和玉米黄质常见于深绿色蔬菜之中,包括菠菜、青椒、绿色花椰菜、芥蓝、羽衣甘蓝等都含有丰富的叶黄素和玉米黄质,能帮助吸收紫外线,保护眼睛免于阳光紫外线的损害,从而预防白内障。
1临床资料
1.1对象
2010年2月至2011年2月本院开展的眼科白内障复明手术638例(638眼),其中男336例,女302例,年龄为45岁至87岁,平均年龄为63岁。
1.2方法
全部638例白内障患者在术前一天开始用5%氯霉素眼液,每间隔2小时点双眼一次。同时,施行各种术前检查,主要包括了血常规、尿常规、出血与凝血时间检验测、心电图与胸部X射线透视、血糖检查、血压检查等。在术前检查中合格的白内障患者,在手术当日上手术车后再行眼A/B超检查,并进行人工晶体测算。在术前的15分钟,对患者术眼行球周麻醉术,物为2%利多卡因3ml,加0.75%布比卡因3ml,再加玻璃酸酶100U。术前进行常规消毒和铺巾,用4万单位庆大霉素与100ml的生理盐水冲洗患者结膜囊,做上方形成以穹隆为基底的结膜瓣,形成月型宝石刀距角。在巩膜缘后2.5mm形成巩膜隧道的切口,应3.2mm的穿刺刀穿刺进入前房,再行环形撕囊或者开罐式破囊,将切口扩大到7mm,用水分离晶体核,并分别在晶体核的前面与后面注入粘弹剂,即透明质酸钠或者甲基纤维素。随后,用晶体匙套出晶体核,再注吸晶体之皮质,又一次注入粘弹剂直至前房和囊袋之内,再植入PMMA硬质人工晶体,同时置换粘弹剂。在结膜瓣下注射庆大霉素2万U+加上地塞米松2.5mg,用10ml生理盐水再次冲洗患者的结膜囊,涂典必舒眼膏之后予以包扎。术后,按照常规分别给予病人口服阿莫西林及强的松,用0.5%氯霉素眼液和可的松眼液以预防感染,并用双星明眼液散瞳3日。
2结果
共完成眼科白内障手术638例,术后首日的针孔视力≥0.05的有586例,≥0.3的有561例,≥0.6的有70例。脱盲率达91.3%,脱残率达89.2%。术后首日矫正视力<0.3的有70例,其中,在术中发生后囊膜破裂及玻璃体溢出,以至于未植入人工晶体的有8例,术后出现前房积血或短暂性高眼压的有22例,出现角膜水肿的有12例,出现陈旧性葡萄膜炎的有6例,出现先天性白内障伴眼球震颤的有12例,出现高度近视眼玻璃体混浊的有8例,另有2例原因尚不清楚。出现并发症的情况主要有以下几个方面:术中出现后囊膜破裂、玻璃体溢出以至于未植入人工晶体的有8例,术后出现前房积血或短暂性高眼压的有22例,出现角膜水肿的有12例。对于出现前房积血和短暂性高眼压的病人,均给予双眼遮盖制动,并给予口服安络血、VitK、醋氮酰胺和小苏打等。术后第二天有16例患者的积血被完全吸收,眼压恢复正常,矫正视力都≥0.3。术后第三天,有4例患者积血被完全吸收,眼压亦恢复正常,其矫正视力也从术后第一天的眼前数指上升至0.3,而术后出现角膜水肿的患者,均在术后的2至3天恢复正常,矫正视力均>0.3。
3讨论
施行眼科白内障复明手术是一个系统化的工程。严格的手术管理,富有秩序的精心组织,按照手术实施条件认真筛选患者,术后进行定期随访,先进的手术仪器设备支撑,经验丰富的医生,具备较高素质的护士等,均是很好地完成此项工作的前提条件。我院积极配合当地卫生部门、民政部门、残疾人管理部门,集中了政府部门组织患者与筛选病人之优势,充分利用本院的先进的技术与设备等优势施行手术。我们所使用的检查设备主要有进口显微镜、消毒锅、裂隙灯、A/B超等,是一个专业的眼科手术室与检查室。眼科施行手术的工作人员均为专业眼科医师、专职眼科护士与手术室护士等。医生均具有较为丰富的白内障手术经验,护士均具有丰富的白内障术前A/B超检查及球周麻醉经验,精通于手术室工作,同时也有较好的眼科专业护理经验。由于进行了多年协作,医护之间的配合十分默契,确保了每天平均能完成1.75例白内障复明手术,术后第一天的白内障脱盲率较高。
眼科白内障手术之效果和手术的方式存在比较大的联系。手术源性之散光和手术切口大小及位置呈现出正相关关系。手术的切口越小,其距离角膜缘也就越远,患者术后出现手术源性散光的风险也就越小,其术后视力也就恢复得越好。目前,白内障超声乳化手术所具有的优势是切口较小、术后的恢复较快、术后的裸眼视力较好等,但是,往往需要用到较为昂贵的手术设备与器械。考虑到本地一部分住在偏远山区的病人在术后第二天就要步行或者乘车返回,这就要求手术具有经济性与安全性。本院所开展的小切口非超声乳化白内障囊外摘除联合人工晶体植入术,闭合较好,而且一般不需要缝合,其特点是在手术显微镜之下,用前房闭合性抽吸灌注的方法开展白内障囊外摘除。因为保留了术眼的晶状体后囊,与囊内摘出术比较起来,具有相当的优越性,比如,可以有效减少玻璃体丧失之机会,以减少视网膜裂孔或者视网膜脱离等并发症的发生,因而适合应用于大规模防盲手术。